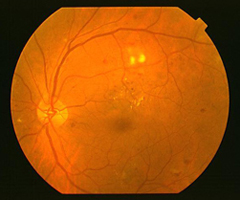
網膜内の血流が悪くなり始めた、最初の段階です。
網膜の状態
- 網膜の毛細血管がもろくなります。
- 点状や斑状の出血
- 毛細血管の一部がこぶの様に腫れる毛細血管瘤
- 蛋白成分が貯留する黄白色の硬性白斑
症状
- 自覚症状は全くありません。
- 視力も良好です。
検査
- 2~6ヶ月ごとに視力検査、眼底検査を行います。
- 必要に応じて蛍光眼底撮影を行います。
治療
- 運動、食事、更に血糖をコントロールすることで、糖尿病を管理して進行を防ぎます。
近年、患者数が急増している病気の1つに糖尿病があります。糖尿病は、血液中のブドウ糖濃度(血糖値)が高い状態、つまり高血糖状態が続く病気です。健康な人では、食後にすい臓からインスリンというホルモンが分泌されて、食べたものに含まれる糖分をエネルギーに変換します。糖尿病では、このインスリンの量や働きが低下してしまいます。のどの渇き、多尿、全身の倦怠感、体重減少などが典型的な症状ですが、初期には全て症状がありません。
糖尿病は慢性的に全身に影響し合併症が怖い病気で、特に腎臓や神経、そして眼に現れることが多く、これらは三大合併症と言われています。眼の合併症は糖尿病網膜症と呼ばれ、糖尿病と診断されたら定期的に内科・眼科検査を受け、適切な治療を続ければ確実に防げます。しかし、実際には初期に自覚症状がないため糖尿病を放置している方が多く、毎年3000人以上の方が視力を失い、成人の主要な失明原因のひとつになっているのが現状です。
眼球の奥には『網膜』という組織があり、カメラでたとえるとフィルムの役割を果たし、物を見るために重要な部分です。この網膜には細かい血管が全体にはりめぐらされています。血糖値が高い状態では血管に大きく負担がかかり、血液の流れが悪くなるため網膜に酸素や栄養分が不足します。これらの不足分を補うためにもろい新生血管が発生し、これが糖尿病網膜症の原因となります。細かい血管が多い網膜では、高血糖の影響を受けやすいです。進行した場合には、大出血が起こったり、網膜剥離が起こったり、失明に至る場合もあります。
糖尿病網膜症になったからといって、すぐに失明に至るわけではありません。 網膜の状態によって、進行の段階は3つに分類されます。
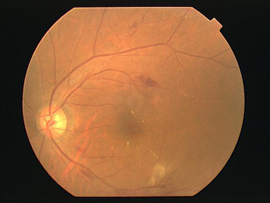
網膜内の血流が悪くなり始めた、最初の段階です。
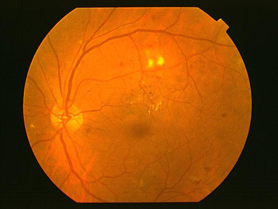
単純網膜症から進行した状態です。血管がつまり、網膜の一部に血流が流れない虚血部分が生じてきた段階です。虚血部分の周辺には、細い血管が拡張し、蛇行したり、途中でつまったりする現象が見られます。
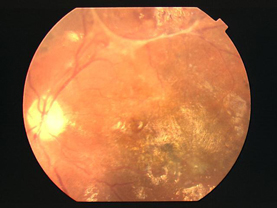
前増殖網膜症から進行した状態です。虚血部分に酸素や栄養分を送ろうと、新生血管が伸びてくる段階です。新生血管は大変弱く硝子体出血が引き起こされます。
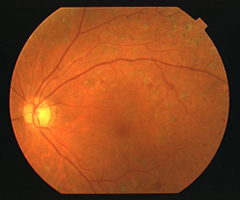
瞳孔から眼の奥(眼底)にある網膜の血管、視神経を観察します。
当科では無散瞳で眼底のすみずみまで撮影できる最新の眼底カメラを用いて、眼底の定期検査をおこなっております。
(超広角走査レーザ検眼鏡 Optos 200Tx)
この検査で異常が疑われる場合、より詳しく眼底検査を行うために、散瞳薬という目薬を使い、瞳孔を拡大させます。
目薬の効果は4~5時間程で、この間はまぶしく感じたり、ぼやけて見えます。
この検査を受ける日は、車を運転してのご来院は、お控え下さい。
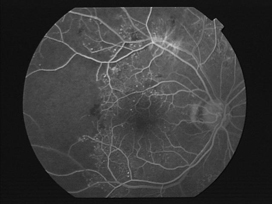
網膜の血管の異常を把握するために、造影剤を静脈注射した後、約15分間眼底写真を撮影する検査です。検査中は青く強い光量で撮影するため、まぶしさを感じます。血管の状態や虚血部位が確認できるので、治療法を決定するために行います。
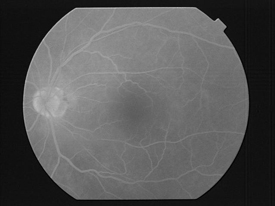
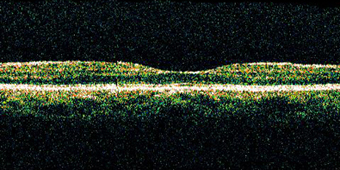
眼底に赤外線をあて、反射して戻ってきた波を器械で解析し、網膜の断面を撮影します。
糖尿病黄斑浮腫の有無や経過を観察するために行います。検査は10分間程で、まぶしさもそれほど感じません。
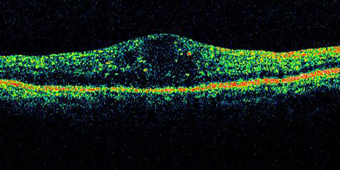
眼底全体の断面を観察するために約10分間行います。硝子体出血や水晶体の混濁により眼底が観察できないときに行います。網膜剥離の有無を確認します。痛みはありませんが、眼の表面にジェルを塗るため、冷たく感じます。
網膜の機能を検査します。点眼麻酔を行った後、電極が埋め込まれたコンタクトレンズを装着し、暗い部屋で15分間待った後、光刺激に網膜が反応する様子を記録します。硝子体出血や水晶体の混濁により眼底が観察できないときに行います。
ショートパルスでのレーザー照射が可能なQuantel社(カンテル社)のEasyret Laserを導入しました。レーザースポット内で均一なパワーを持続し使用できることで照射付近の組織に侵襲が少なく安全に治療が行えます。

従来型のレーザーより治療中の痛みが軽減され、治療時間が短縮されます。負担が少なく、安全で確実な治療が可能な装置です。
マルチカラースキャンレーザー光凝固装置では治療光を緑、黄色、赤の3色のレーザー光から選択でき、疾患の種類や患部の位置に合わせた適切な照射が可能です。
新生血管が破れて硝子体出血を起こしたり、網膜が眼底から剥がれる網膜剥離が起きたり、黄斑浮腫が存在する場合には、硝子体手術を行います。硝子体出血や網膜剥離によって低下した視力を、少しでも回復させることが目的です。白内障の手術とは異なり、硝子体手術ではそれほど視力が回復しないこともあります。
手術前の硝子体や網膜の状態によって術後視力には差がでます。視力回復のためには、なるべく早い段階で手術を受けることが大切です。1~2週間の入院が必要となります。
治療の一番の基本で、内科へ定期的に受診し、健康管理を行います。
規則正しい食事、体に負担をかけない程度の運動など規則正しい生活を心掛けます。
定期的な検査を受けることで、適切な治療を受けることができます。自覚症状がないからといって放置することはもっとも危険です。
受診の頻度は症状により変わりますが、症状ごとの受診頻度の目安を紹介します。ただし、合併症がある場合などには目安が当てはまらないこともあります。
| 症状 | 受診頻度 |
|---|---|
| 糖尿病を発症 | 1年に1回 |
| 単純網膜症 | 2~6か月に1回 |
| 前増殖網膜症 | 1~2か月に1回 |
| 増殖網膜症 | 1か月に1回 |
| 硝子体出血のある増殖網膜症 | 2週間に1回 |
初期に自覚症状がないので、気付いた時にはかなり進行している場合があります。発見が早ければ、通院によるレーザー光凝固だけで進行を防げます。適切な時期に、適切な治療を受けることで良好な視力を保つことができますので、定期的な眼科受診が必要になります。
厳重な血糖コントロールを行うことで、眼への影響のある糖尿病網膜症の発症をある程度抑えることができるので必要です。
そのコントロールの範囲は下の表の良までとされています。
自分自身の数値がどの程度なのかを把握しておくことが大切です。
| 指標 | 血糖値(mg/dl) | HbA1c(%) | |
|---|---|---|---|
| - | 空腹時 | 食後2時間 | - |
| 正常値 | 110以下 | 120以下 | 4~6 |
| 優 | 70~110 | 140以下 | 6以下 |
| 良 | 120以下 | 180以下 | 6.1~7.0 |
| 可 | 160以下 | 240以下 | 7.1~8.5 |
| 不可 | 160以上 | 240以上 | 8.5以上 |
新生血管が現れることを防ぎ、糖尿病網膜症の進行を止めるために必要です。
レーザー治療を行っていれば、進行を防げなかった時に行われる硝子体手術において、手術後のトラブルが起こる危険性を大幅に低下させることができます。
レーザー治療のおもな目的は糖尿病網膜症の進行を止め、失明を防ぐことであり、視力を向上させる治療でないことがほとんどです。
黄斑部という視力に関わる部分の浮腫をレーザー治療によって減らして視力をよくする治療を行うこともあります。治療を受ける前に、担当医から説明をよく聞きましょう。
一般的には硝子体手術によって視力が改善する場合が多いと言えます。しかし、糖尿病網膜症や網膜剥離によって網膜の神経そのものがダメージを受けている場合には、いくら手術がうまくいっても視力が回復しないこともあります。
糖尿病網膜症は、病状が進行しても自覚症状がなかなか現れません。自覚症状がないことで、早期発見を困難にしたり、治療せず放置してしまうことが多々あります。
糖尿病の状態を把握する上で下記の質問への回答が重要になります。眼科受診時には問診にて、今までの経過をお聞かせ下さい。
